结核性腹膜炎腹水 中年女性发热伴腹水,原因你可能想不到
作者:黄益澄
单位:浙江省人民医院感染病科
●病例介绍●
患者,女性,47岁,因“发热伴腹胀1月余”于2017-01-06入院。患者1月前感冒后自觉畏寒发热(体温未测),自服左氧氟沙星及中药(具体不详)后出现轻度腹胀,伴纳差、盗汗,遂于2016-11-28就诊于外院,查肝功能提示ALT 60U/L,AST 86U/L,ALP 182U/L,TBIL 9.4μmol/L,未予重视,未行诊治。
2周前,患者仍感腹胀、纳差,伴乏力、低热,自服多潘立酮片、铝碳酸镁片等药物未见明显好转。2天前,患者自觉腹胀较前明显加重,伴纳差、乏力、低热、尿量减少,偶有胸闷气促,于外院复查肝功提示ALT 72U/L,AST 252U/L,ALP 1356U/L,GGT 400U/L,ALB 27.6g/L,TBIL 21.3μmol/L,腹部B超提示“肝脏体积增大、脂肪肝,脾大,腹腔中大量积液”。为进一步诊治,门诊拟“腹水待查”收住入院。1个月来,患者体重下降约5公斤。
查体:P 70次/分,R 18次/分,BP 113/81mmHg,T 37.3℃,神志清,精神软,急性病容,皮肤巩膜未见明显黄染,未见肝掌及蜘蛛痣,浅表淋巴结未及明显肿大,心肺听诊无殊。腹部膨隆,未见腹壁静脉显露,腹壁柔韧感,剑突下轻压痛,未及明显反跳痛,肝脾触诊不满意,肝浊音界扩大,肝区叩击痛阴性,胆囊未触及,莫非氏征阴性,移动性浊音阳性,肠鸣音3次/分,双下肢无水肿,神经系统查体无殊。
辅助检查:生化:ALB 25.3g/L,GLB 29.1g/L,ALT 56U/L,AST 184U/L,GGT 374U/L,ALP 1348U/L,TBIL 20.1μmol/L,LDH 551U/L,CK 20U/L,ADA 81U/L,Fer 113.5μg/L;PCT 0.35ng/ml;血常规+ CRP:WBC 2.49*109/L,HGB 101.0g/L,PLT 181*109/L,CRP 14.4mg/L;ESR 7.0mm/h;腹水常规:WBC 100.0个/μl,L 62.0%,李凡他试验(+);腹水生化:Glu 7.32mmol/L,Cl 103.3mmol/L,LDH 368U/L,Pro 3740mg/dl,ADA 50U/L。
全腹增强CT:胸、腹腔积液;脂肪肝;慢性胆囊炎表现;脾脏体积增大;肠系膜区、腹膜后、子宫旁可见多发淋巴结显示(图1)。
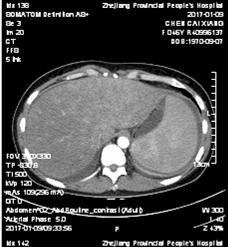
图1
●初步诊断●
患者为中年女性,出现发热伴肝损伤,腹水检查提示渗出液,因此,应重点考虑结核性、肿瘤性、感染性及结缔组织疾病。患者血象及炎症指标不高,结合腹水检查结果(腹水中未找到癌细胞,以淋巴细胞为主),排除普通细菌感染。
进一步检查T-spot、ANA和ANCA均为阴性,血清、腹水ADA均明显升高,结合患者盗汗、低热症状,考虑诊断为“结核性腹膜炎”。2017-01-10起予利福平450mg Qd+异烟肼300mg Qd+吡嗪酰胺0.75 Qd+乙胺丁醇750mg Qd进行诊断性抗结核治疗。
●病情进展●
经抗结核治疗后,患者仍持续发热,遂于2017-01-16停用抗结核药,加用比阿培南进行经验性抗感染治疗。同时,患者ALP明显升高,与脂肪肝引起的肝损伤不符,考虑不排除与骨髓疾病有关,遂行全身骨ECT检查,结果提示全身骨显像未见明显异常,建议必要时进行PET/CT检查。
患者发热伴肝脾肿大,血液系统疾病亦不能排除,遂完善骨髓穿刺,骨髓涂片未见明显异常。同时检查患者的血清、咽拭子EB-DNA均(+),EB-IgM抗体弱阳性,考虑存在EB病毒感染,加用阿昔洛韦抗病毒治疗,患者仍持续高热(图2)。

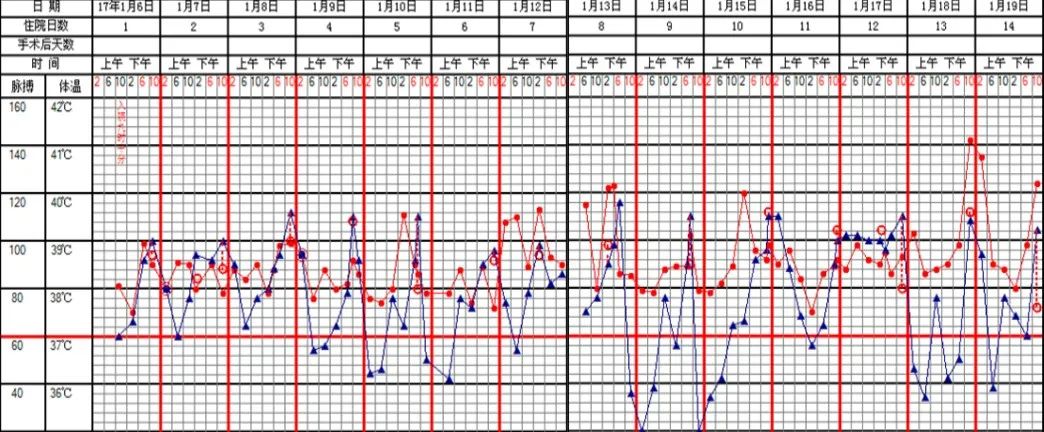
图2
2017-01-18行PET-CT检查提示:
脾肿大伴FDG代谢活跃,SUV最大值约4.5,血液系统疾病可能,必要时活检;全身骨弥漫性FDG代谢活跃,SUV最大值约4.8,请结合骨穿。
左颈部、腹膜后和腹腔内散在淋巴结,FDG代谢活跃,反应性表现可能,请结合脾脏病理考虑。
脂肪肝,肝肿大,请结合临床。
双侧胸腔积液,双下肺少许不张。慢性胆囊炎。腹盆腔积液。盆腔左侧囊性灶,FDG代谢未见异常,考虑良性,卵巢囊肿首先考虑。全身多发皮下水肿。双肾和双侧输尿管显像剂排泄缓慢(图3)。

图3
患者经抗结核、抗感染、抗病毒治疗后,效果均不佳,PET-CT提示血液系统疾病可能,既往骨髓穿刺未见明显异常。考虑该患者的主要症状为腹水,遂送检腹水进行腹水流式细胞检测,结果回报:1.异常NK细胞群约占淋巴细胞20.93%;2.异常细胞毒T细胞群约占淋巴细胞49.64%(图4),结合EB病毒阳性,首先考虑NKT淋巴瘤。后患者于外院再次行骨髓穿刺+活检,病理考虑NKT细胞淋巴瘤,故转血液科进行化疗。

图4
●病例讨论●
NKT细胞淋巴瘤的发病机制尚不完全清楚,目前发现与EB病毒感染关系密切,尤其是鼻腔病例,80%-100%都存在EB病毒感染。NKT细胞淋巴瘤具有高侵袭性、预后差等特点,迄今仍未有标准的治疗方法,目前主要采用单纯放疗、序贯化放疗或同步放化疗及自体或异基因造血干细胞移植。
以腹水为主要表现的淋巴瘤少见,病理类型往往以B细胞型为主,多发生于中老年妇女。临床上碰到浆膜腔积液ADA升高,无其他原因解释,通常拟诊结核感染而予诊断性抗结核治疗,造成误诊。ADA是DNA代谢过程中嘌呤补救途径中的一种关键酶,红细胞和淋巴细胞内含量最丰富。当T淋巴细胞受到抗原刺激激活或者快速增殖时,ADA水平会明显升高。前者对应于结核感染,后者对应于T细胞淋巴瘤。因此,对于ADA升高的不明原因的浆膜腔积液,T细胞淋巴瘤是一个重要的鉴别诊断。
流式细胞学免疫分型作为与免疫组织化学相补的诊断方法,以其快速、客观、定量及多参数分析等独特优势,在非霍奇金淋巴瘤诊断方面发挥着不可替代的作用,主要有三个方面:确定诊断、辅助诊断和微小残留病检测。本病例前期因ADA升高一度误诊为结核感染,但诊断性抗结核治疗效果不佳,及时调整诊治思路,后续多项检查均提示血液系统疾病可能(EB-DNA阳性、PET-CT),遗憾的是骨髓穿刺没有阳性结果,最终靠腹水流式细胞检测结果确定方向,对临床上诊治不明原因浆膜腔积液还是有一定的启发意义。
参考文献:
[1] 杨根华, 王立生, 宋洋, 等. 以腹腔积液为首发表现的淋巴瘤1例.广东医学,2013,34(4):541.
[2] 任建丽. 以腹水为首发表现的非霍奇金淋巴瘤1例. 中国医药指南,2013,11(7):636-637.
[3] 王佳, 包叶江. 以腹水为首发表现的Burkitt淋巴瘤一例. 实验与检验医学,2011,29(2):205-206.
[4] 晁园, 杜勤, 邬怡怡. 以腹水为首发症状的淋巴瘤. 中华消化杂志,2009,29(2):137.
[5] 张欣, 张宁, 郭禹标, 等. 腺苷脱氨酶ADA水平异常升高的T细胞淋巴瘤相关胸、腹腔积液. 实用医学杂志,2010,26(12):2259-2260.
[6] 中国抗癌协会血液肿瘤专业委员会. 流式细胞学在非霍奇金淋巴瘤诊断中的应用专家共识. 中华病理学杂志,2017,46(4):217-222.